article publié dans L'imprévu
On les dit « dans leurs bulles » quand ils ne sont pas « dans la Lune ». Cette vision poétique et sans nuance de l’autisme, partagée par le grand public mais aussi certains médecins, a des conséquences sur les jeunes patients. Entre diagnostic trop tardif et solutions pas toujours adaptées à une prise en charge efficace, la France accuse un retard considérable en la matière.
 Faute de diagnostic, les familles se retrouvent dans le flou. (Illustration CC BY Surian Soosay)
Faute de diagnostic, les familles se retrouvent dans le flou. (Illustration CC BY Surian Soosay)
Dans la rue, ils passent inaperçus, aucun signe physique ne trahit le trouble neurologique du développement dont ils sont atteints. Ils seraient près de 600 000 en France, mais les chiffres sont à prendre avec des pincettes tant le diagnostic est encore délicat à poser et les causes des troubles du spectre autistique encore méconnues. Qu’il s’agisse de syndromes d’Asperger ou de Rett, les différents types d’autisme se caractérisent par des difficultés dans les interactions sociales, la communication et le comportement. Une réalité plus complexe que l’image donnée par des films comme Rain man. En 2012, la France a décidé de briser les tabous et a fait de l’autisme une « grande cause nationale ». Une mesure symbolique suivie l’année suivante d’un vaste plan de lutte, le troisième, à l’échelle du pays.
Et cette fois, Anne-Marie de Belleville, pédiatre et référente autisme au sein de l’Agence régionale de santé (ARS) d’Aquitaine, l’assure : pour la première fois, les objectifs ont été clairement définis. Ils tournent autour de cinq axes : soutien aux familles, accompagnement, recherche, formation et diagnostic. « Les autres plans n’étaient pas aussi tranchés dans leur volonté d’avancer », se satisfait cette conseillère médicale.
Un diagnostic tardif
Le diagnostic, souvent tardif, pose bien des problèmes. C’est avant les deux ans de l’enfant qu’il faut agir : après, le cerveau perd de sa plasticité et donc sa malléabilité. Avant 18 mois, les neurones se connectent entre eux et des évolutions majeures sont encore possibles, en matière de psychomotricité, mais pas seulement. Gloria Laxer, orthophoniste et directrice de recherche à l’Université de Lyon II, assure qu’il est possible de « démutiser », c’est-à-dire de redonner la parole à un enfant mutique à 8-10 mois, pas après. Le diagnostic de l’autisme doit donc être précoce, à l’âge où les enfants sont encore suivis par leurs pédiatres. C’était l’un des engagements du plan autisme. Problème, ces acteurs de premier plan n’ont pas été formés au diagnostic de l’autisme.
 Le grand public connaît encore très mal l'autisme. (Illustration CC BY Surian Soosay)
Le grand public connaît encore très mal l'autisme. (Illustration CC BY Surian Soosay)C’est ainsi que Jacky Gratecap, président de l’association de parents d’enfants atteints d’autisme Lo Camin, et son épouse se sont entendus dire à la fin des années 1990 que tout allait bien alors que les colères de leur fille Clémentine n’avaient rien d’habituel. Un cas parmi tant d’autres, conséquence de l’absence de mention de l’autisme dans les cursus de médecine. Le troisième plan autisme prévoyait en 2013 de former 5 000 professionnels du secteur médico-social. Des modules spécifiques sur l’autisme ont été créés, mais ils ne s’adressent qu’aux professionnels sur la base du volontariat.
Une formation des médecins à repenser
Les médecins du monde entier ont longtemps pensé que l’autisme relevait de la psychose et qu’il fallait en chercher les causes dans la relation parents – enfants. Selon cette conception, les blocages mentaux des enfants autistes seraient liés à des peurs ou des traumatismes, qu’il faut dépasser par la psychanalyse. À savoir faire parler le patient ou observer son comportement. Conception abandonnée par la communauté internationale à l’exception de l’Argentine et de la France.
La formation universitaire obligatoire évoque certains troubles autistiques, avec une approche largement imprégnée par la culture psychanalytique. Une situation que Danièle Langloys, présidente d’Autisme France, juge très sévèrement : « on dit qu’il faut attendre que les mentalités changent, c’est scandaleux, un enfant n’a qu’une seule fois 1 an ou 2 ans. »
 Diagnostiquer l'autisme, un enjeu aussi pour les parents. (Illustration CC BY Surian Soosay)
Diagnostiquer l'autisme, un enjeu aussi pour les parents. (Illustration CC BY Surian Soosay)Le terme « psychose infantile » est encore quelquefois employé au sujet des troubles du spectre autistique et des méthodes controversées continuent d’être enseignées dans les facultés de médecine. Mais une volonté de réforme a été émise par Ségolène Neuville, secrétaire d’État chargée des personnes handicapées et de la lutte contre l’exclusion. Au sujet du plan autisme, elle déclarait en 2015 : « Je le redis devant vous : il est inacceptable que des contenus pour le moins obsolètes et contraires aux connaissances scientifiques soient encore délivrés. »
"Si je vous parle d’autisme, qu’est ce que ça va changer ?"
Jacky Gratecap se remémore les années « perdues » à arpenter un hôpital de jour de tradition lacanienne. Sa fille Clémentine, autiste, a tardé à être diagnostiquée comme telle. « Le personnel l’observait, il n’y avait aucune stimulation cognitive. » Le père de famille se souvient d’un psychiatre lui demandant, incongru : « si je vous parle d’autisme, qu’est ce que ça va changer ? » Pour certains professionnels, il n’y a rien d’autre à faire qu’attendre que l’enfant dépasse de lui-même les blocages qui le freinent. À leurs yeux, les parents doivent être exclus du processus. Refus d’un diagnostic clair et établi, aussi. « C’était terrible, mais il n’y avait rien d’autre à l’époque » raconte le père de Clémentine, véritablement diagnostiquée autiste à 12 ans, en 2007 dans un centre de ressources autisme (CRA).
Un espoir pour les familles
Ces établissements publics ont été impulsés par Simone Veil en 1995. Quatorze ans après, la France comptait 24 CRA. Ils tendent aujourd’hui à devenir les lieux de référence en matière d’autisme, se démarquant par la pluridisciplinarité de leurs membres. S’y côtoient en effet des pédopsychiatres, psychomotriciens, orthophonistes, psychologues et documentalistes. Ils réalisent ensemble les nombreux tests cliniques – entretiens avec les parents et observations des enfants – utiles au diagnostic. Ils assurent également une fonction d’accompagnement des familles et de formations des aidants et professionnels de première ligne, comme les médecins de famille.
Un but commun à tous les CRA, mais des modalités de fonctionnement différentes : les équipes sont formées de spécialistes de différentes branches et les approches varient. Modalités qu’a promis d’harmoniser le 3e plan autisme, lequel est mis en branle par des agents de terrain comme l’ARS qui transmettent annuellement leur bilan à la Caisse nationale de solidarité pour l’autonomie (CNSA). Leur priorité, comme le rappelle Anne-Marie de Belleville de l’ARS, est de « veiller au respect des recommandations de bonnes pratiques de la HAS et de l’Anesm ». Avec ce guide, une distance est, pour la première fois établie avec l’approche psychanalytique de l’autisme. Une avancée majeure pour Anne-Marie de Belleville. Auparavant, « on était encore à cheval entre l’ancien modèle et le nouveau », souligne-t-elle. En dépit de ces mesures d’harmonisation, l’Inspection générale des affaires sociales (IGAS) a cette année encore pointé du doigt les disparités régnant entre les différents CRA, l’un des principaux déséquilibres territoriaux concerne le délai de diagnostic.
Plus d'un an d'attente pour un diagnostic
Dans ce guide de bonnes pratiques à destination des professionnels de santé est précisé que le « temps d’attente pour réaliser une évaluation ne devrait pas dépasser 3 mois ». La durée moyenne est aujourd’hui de 387 jours, soit plus d’un an, d’après l’enquête de l’IGAS. Alors que les parents suspectant des troubles du spectre autistique chez leurs enfants se tournent de plus en plus vers ces centres ressources, le nombre de professionnels médicaux, quant à lui, n’augmente pas ou peu et de manière inégale à l’échelle du territoire.
Plusieurs facteurs expliqueraient cette situation selon Gloria Laxer, orthophoniste et auteure de plusieurs ouvrages sur les troubles du développement. Le premier serait, selon elle, le numerus clausus : le quota qui limite le nombre d’étudiants en médecine. Seuls 19 % des étudiants parviennent à intégrer la deuxième année de médecine, le début du cursus étant particulièrement sélectif. Un écrémage qui se répercute naturellement sur le nombre de médecins spécialistes obtenant leurs diplômes. Le nombre de places en deuxième année de médecine a cependant été revu à la hausse dans certaines régions à la rentrée 2016. Une hausse de 136 places seulement qui ne portera pas ses fruits avant que soit diplômée cette nouvelle génération d’étudiants.
 Diagnostiquer l'autisme signifie avoir des praticiens formés pour le faire (Illustration CC BY Surian Soosay)
Diagnostiquer l'autisme signifie avoir des praticiens formés pour le faire (Illustration CC BY Surian Soosay)
"Le pire ce n’est pas l’ignorance, c’est le refus de connaître"
La solution pourrait être de se tourner vers le réseau de psychologues français, mais là aussi, les demandes sont immenses et en constante augmentation. « Il y a de plus en plus de psychoses adolescentes à prendre en charge, la drogue n’y est pas pour rien », analyse Gloria Laxer, « et puis, le recours à des cellules psychologiques se multiplie également en ce moment », conclut-elle.
Face à cette pénurie, les CRA proposent des formations, aussi bien aux professionnels du secteur médico-social qu’aux familles. Une plateforme à destination des aidants a aussi été lancée sur Internet. Sous forme ludique, le site TSARA propose aux familles un jeu de rôle. Chaque situation du quotidien donne lieu à un questionnement sur la bonne pratique à adopter.
Des solutions efficaces, mais qui surviennent tard dans le processus de diagnostic. Quand les parents arrivent aux CRA, l’errance diagnostique dénoncée par le Comité consultatif national d’éthique (CCNE) touche à sa fin. C’est le chemin vers ces centres ressources qui doit être dégagé. Or, les médecins ne disposent aujourd’hui pas de tous les outils pour assurer ce rôle de guide et la remise en cause est difficile. Preuve qu’en France, comme le disait Jean-Claude Ameisen, le président du CCNE, cité dans Télérama « le pire ce n’est pas l’ignorance, c’est le refus de connaître ».
Le défi de la sensibilisation
Reste une nécessaire sensibilisation. Avec des spots appelant à « porter un regard juste » sur l’autisme, diffusés notamment dans les cinémas, le gouvernement a offert à l’autisme la médiatisation dont la maladie manquait. Une première qu’il faudra nécessairement renouveler pour que les mentalités changent. Danielle Langloys, d’Autisme France, confirme que la France est à la traîne : « À Montréal, la population est complètement habituée, mon fils a été identifié comme autiste sans problème. Au restaurant, on m’a demandé si je souhaitais un repas particulier pour lui, car les autistes souffrent souvent des troubles intestinaux. »
L’ARS d’Aquitaine a par exemple initié une campagne de sensibilisation sous forme d’affiches et de plaquettes visibles chez les médecins généralistes et les centres de Protection maternelle et infantile (PMI). Une mesure simple visant à aider le grand public à identifier les signes de l’autisme, exigée depuis longtemps par les associations, mais qui tarde à se mettre en place. À Bordeaux, « les plaquettes sont prêtes », assure Julie Dutauzia de l’ARS d’Aquitaine. « Mais nous souhaitions y ajouter une liste de professionnels compétents en matière d’autisme, le recensement a pris du temps », poursuit-elle. Le pédiatre Michel Gilot milite quant à lui pour une refonte du carnet de santé. Regrouper les signes alarmants (comme l’absence de regard dans les yeux, les colères pour des changements mineurs ou l’absence de communication) et prévoir un point d’étape à 18 mois est plus qu’urgent pour ce spécialiste de la petite enfance. « Dans le carnet de santé, rien n’est prévu pour inciter les médecins à repérer un trouble du développement à 18 mois », déplore-t-il. Entre 2005 et 2017, la France aura mis en œuvre 3 plans autisme. 12 années qui n’auront pas suffit pour lever les verrous.
















 France à être présidée par un adulte Asperger: "Ce qui apporte un regard et des actions associatives nouvelles dans le champ de l’autisme. Notre association a pour but de favoriser l’intégration scolaire et sociale, de soutenir, d’informer, de former, de rassembler et d’accompagner les personnes étant confrontées aux TSA, et cela par toutes les activités
France à être présidée par un adulte Asperger: "Ce qui apporte un regard et des actions associatives nouvelles dans le champ de l’autisme. Notre association a pour but de favoriser l’intégration scolaire et sociale, de soutenir, d’informer, de former, de rassembler et d’accompagner les personnes étant confrontées aux TSA, et cela par toutes les activités




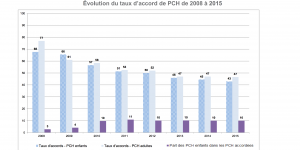 Obtenir la PCH n’est pas tâche facile… En effet, en 2015, moins d’une demande de prestation de compensation du handicap (PCH) sur deux a été acceptée par les commissions des droits et de l’autonomie des personnes handicapées (CDAPH), soit 123 000 sur 271 000. Le taux d’accord a drastiquement chuté depuis 2008 pour se stabiliser un peu au-dessus de 45 % depuis 2013.
Obtenir la PCH n’est pas tâche facile… En effet, en 2015, moins d’une demande de prestation de compensation du handicap (PCH) sur deux a été acceptée par les commissions des droits et de l’autonomie des personnes handicapées (CDAPH), soit 123 000 sur 271 000. Le taux d’accord a drastiquement chuté depuis 2008 pour se stabiliser un peu au-dessus de 45 % depuis 2013.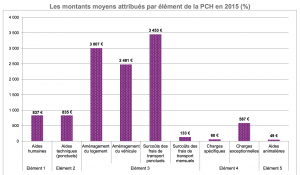





/https%3A%2F%2Fprofilepics.canalblog.com%2Fprofilepics%2F8%2F7%2F87451.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F93%2F81%2F104760%2F133510050_o.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F19%2F70%2F104760%2F132927441_o.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F81%2F23%2F104760%2F131004480_o.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F12%2F64%2F104760%2F129467006_o.jpg)
/https%3A%2F%2Fstorage.canalblog.com%2F13%2F23%2F104760%2F124092774_o.jpg)